
Dolor lumbar indiopático
Patología
Las repercusiones sociales y económicas del dolor lumbar idiopático son considerables. Es la causa más frecuente de discapacidad en personas menores de 45 años. El dolor lumbar idiopático agudo (que dura de tres a seis semanas) suele resolverse en varias semanas, aunque las recidivas son frecuentes y los síntomas de bajo grado suelen presentarse años después de un episodio inicial.
Su prevalencia puntual notificada llega al 33%, su prevalencia durante un año llega al 73% y su prevalencia a lo largo de la vida supera el 70% en la mayoría de los países industrializados, con una incidencia anual del 15 al 20% en los Estados Unidos.
En los adultos físicamente activos que no buscan atención médica, la incidencia anual de ILBP clínicamente significativo con deterioro funcional es aproximadamente del 10 al 15%. En los últimos años se ha observado en los países industrializados un aumento alarmante de la prevalencia del PBPI crónico, que afecta tanto a hombres como a mujeres y a todas las edades y grupos raciales y étnicos.
Entre los factores de riesgo para el desarrollo de un dolor lumbar idiopático crónico o persistente que causa discapacidad (definidos de manera variada como de más de tres o más de seis meses de duración) figuran la angustia psicológica preexistente, los problemas de compensación en disputa, otros tipos de dolor crónico y la insatisfacción laboral. El diagnóstico se basa en las características clínicas. Se debe considerar la posibilidad de realizar un diagnóstico por imágenes para descartar otras causas de dolor lumbar (en particular en los casos crónicos) o para establecer el diagnóstico del dolor lumbar idiopático cuando haya dudas.
Los objetivos de tratamiento de los pacientes con ILBP son:
- aliviar el dolor
- recuperar la movilidad
- acelerar la recuperación para que el paciente pueda regresar a sus actividades diarias normales lo antes posible
- evitar el desarrollo de una dolencia crónica
- devolver al paciente la independencia física y económica, y la comodidad, de manera que además las mantenga
Sin embargo, el tratamiento de los pacientes con ILBP se enfrenta a los siguientes problemas
- la mayoría de los dolores de espalda carecen de causa identificable
- es inusual que se dé una enfermedad sistémica subyacente
- la mayoría de los episodios de dolor de espalda son inevitables, y, lo que es más importante
- pocos tratamientos, por no decir ninguno, han demostrado ser eficaces con el ILBP
Entre estos tratamientos, se encuentran: el reposo en cama, el ejercicio, los fármacos antiinflamatorios no esteroideos y el paracetamol (Tylenol), los relajantes musculares y opiáceos (cuando el paracetamol o los antiinflamatorios no esteroideos no alivian el dolor), la quiropraxia, la fisioterapia, y en última instancia, la cirugía (en casos de síndrome de cauda equina, infecciones, tumores y fracturas que compriman la médula espinal, inestabilidad mecánica de la espalda, y quizás, un dolor intratable con un test de Lasègue positivo y sin respuesta a medidas terapéuticas conservadoras).
La terapia con ondas de choque radiales (RSWT) es una alternativa a los tratamientos conservadores, y se debería utilizar antes de plantearse una cirugía.
Sin embargo, los efectos analgésicos de muchos tratamientos para los dolores lumbares no específicos son leves y no difieren en poblaciones con síntomas agudos o crónicos.
Riesgos de la terapia por ondas de choque con el uso del Swiss DolorClast®
Si está correctamente aplicada, la terapia por ondas de choque radiales (RSWT) con el uso de los dispositivos de la gama Swiss DolorClast® tiene sólo riesgos mínimos.
Los efectos secundarios pero no graves con el uso de este tipo de dispositivo son:
- Dolor y malestar durante y después del tratamiento (no es necesaria anestesia)
- Enrojecimiento de la piel (eritema)
- Petequia
- Inflamación y entumecimiento de la piel en la zona tratada
Estos efectos secundarios pero no graves con el uso de los dispositivos de la gama Swiss DolorClast® generalmente desaparecen dentro de 36 horas después del tratamiento.
Protocolo de tratamiento
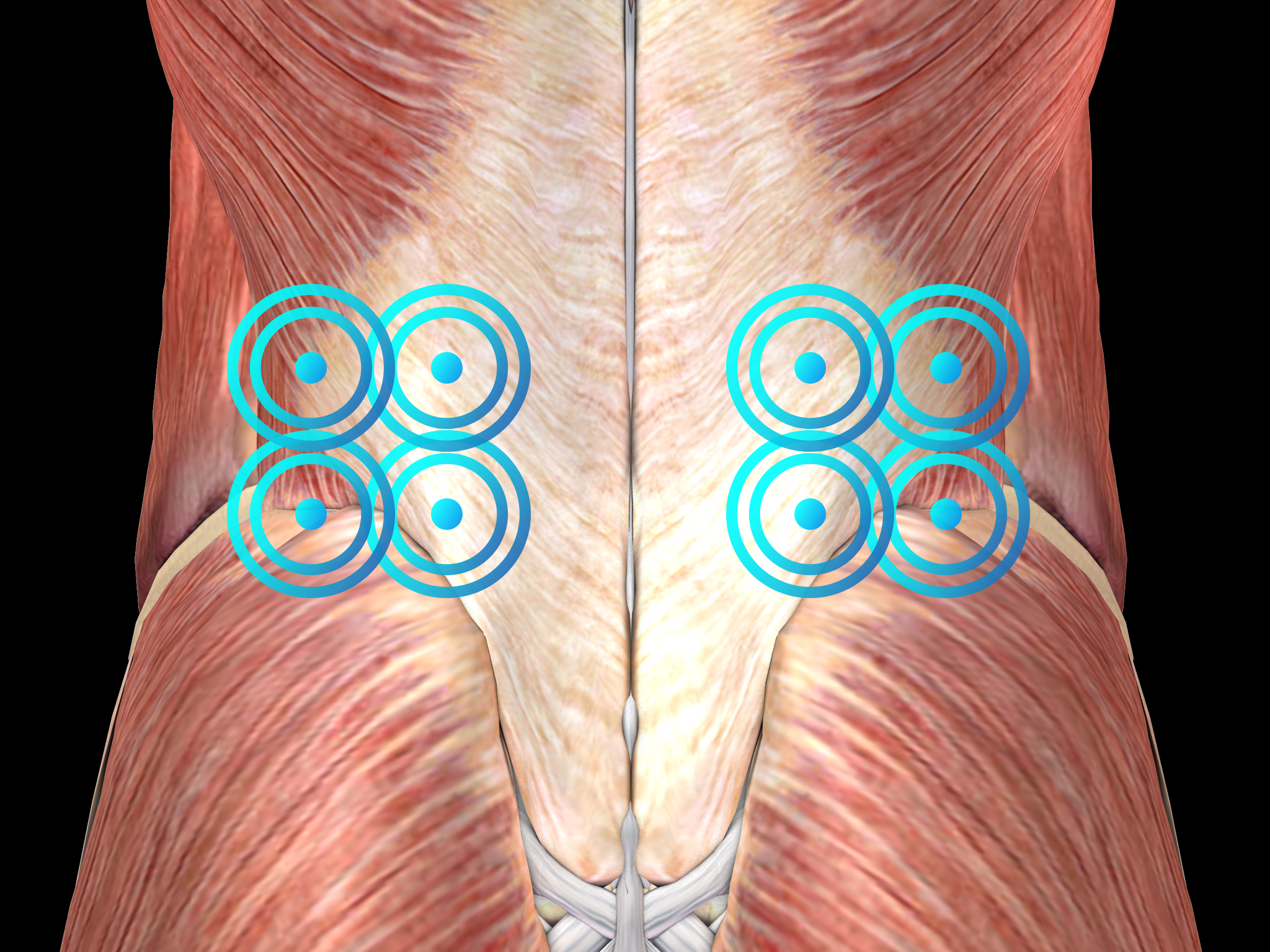
Localizar el área de dolor a través de la palpación y la biorrealimentación.
Marcar el área de tratamiento.
Aplicar el gel de acoplamiento para transmitir las ondas de choque a los tejidos.
Aplicar las ondas de choque radiales o focalizadas en el área de tratamiento sujetando el aplicador firmemente sobre la piel.

